Aunque se trata de una técnica
que lleva a cabo el intensivista, la
enfermera y la auxilar también tienen un papel muy importante en ella y, por ello, es imprescindible que conozcan los pasos a seguir en la intubación.
Esta técnica es muy común en las
Unidades de Cuidados Intensivos y bastante sencilla, aunque, como en toda
técnica, pueden aparecer complicaciones que la dificulten.
Es importante tener preparado
todo el material necesario en caso de que existieran complicaciones, como por
ejemplo, el carro de parada, medicación de rescate por si se prolonga la
intubación, medidas alternativas en intubaciones difíciles ( fiador…), etc.
El proceso de intubación, como la
mayoría de las intervenciones que se realizan en UCI, requiere de un trabajo en
equipo, con la participación del médico, enfermera y auxiliar.
En esta entrada y la siguiente realizaré un descripción detallada de la técnica de intubación, el material necesario, así como los cuidados y posibles complicaciones que puedan aparecer.
En esta entrada y la siguiente realizaré un descripción detallada de la técnica de intubación, el material necesario, así como los cuidados y posibles complicaciones que puedan aparecer.
DEFINICIÓN
La intubación consiste en la introducción de un tubo en la
tráquea del paciente a través de las vías respiratorias altas y que permitirá
la ventilación del paciente. Dependiendo de la vía de acceso que escojamos,
tenemos dos tipos de intubación:
- Nasotraqueal: a
través de las fosas nasales. Suele utilizarse en intubaciones programadas
(anestesia, dificultad respiratoria en aumento...).
- Orotraqueal: a través de la boca. Por lo general se utiliza
en intubaciones dificultosas o de urgencia (reanimación cardio pulmonar (R.C.P.)), ya que es la más rápida.
OBJETIVOS DE LA INTUBACIÓN
Garantizar la permeabilidad de la vía aérea:
• Permitir la oxigenación del paciente.
• Administrar ventilación mecánica.
• Eliminar las secreciones del árbol traqueobronquial.
• Prevenir broncoaspiraciones.
INDICACIONES DE LA INTUBACIÓN
- Paro cardiorrespiratorio.
- Soporte de la vía aérea:
- Obstrucción mecánica (edema, masa faríngea, etc).
- Inestabilidad faríngea (fracturas faciales).
- Depresión del nivel de consciencia.
- Insuficiencia respiratoria:
- Gases arteriales con PaO2 < 50 o Sat O2 < 85% con FiO2 > 0,6
- Acidosis respiratoria severa o acidosis metabólica severa no compensada sin una obvia etiíologia reversible.
- Taquipnea > 35 rpm con reclutamiento de musculatura accesoria y signos de distress (sudoración profusa, cianosis…).
- Miscelánea:
- Disrritmias recurrentes con baja perfusión.
- Sepsis con compromiso hemodinámico.
INTUBACIÓN NASOTRAQUEAL
- Mediante laringoscopia directa y con la ayuda de las pinzas
de Magill para dirigir el extremo distal del tubo hacia las cuerdas vocales.
- Efectuando la intubación a ciegas mediante la guía de la
respiración espontánea del paciente a través del tubo.
- Mediante fibrobroncoscopio. Este sistema tiene una serie de
ventajas e inconvenientes:
- Ventajas: fijación más estable del tubo, menor riesgo de acodamiento, mejor tolerancia en pacientes conscientes, menos secreciones orofaríngeas y permite mejor higiene bucal.
- Desventajas: otitis, sinusitis purulentas o serosas, lesión adenoide y traumatismo de la pared posterior de la faringe.
TÉCNICA
Recursos humanos:
- Médico
- Enfermero/a
- Auxiliar
Recursos materiales
• Tubo endotraqueal (de distintos calibres).
- Con neumotaponamiento de baja presión.
 - Sin neumotaponamiento (generalmente se usan en pediatría. No llevan neumotaponamiento porque la tráquea se ajusta perfectamente al tubo).
- Sin neumotaponamiento (generalmente se usan en pediatría. No llevan neumotaponamiento porque la tráquea se ajusta perfectamente al tubo).
• Laringoscopio con pala curva y recta, de distinta
longitud.
• Material para aspiración de secreciones (sondas, sistemas
de vacío, guantes, etc.).
• Fiador.
• Pinzas de Magill.
• Fonendoscopio.
• Lubricante anestésico estéril hidrosoluble, o spray de
silicona.
• Nebulizador anestésico y vasoconstrictor de mucosas
(Xilocaína).
• Jeringa de 10 cc.
• Manómetro para medir la presión del neumotaponamiento.
• Medicación de sedo-relajación.
• Bolsa de resucitación manual con mascarilla, reservorio y alargadera conectada a fuente de oxígeno.
• Guantes no estériles.
• Esparadrapo de tela.
• Sistema de sujeción del tubo (cinta de algodón, soporte
rígido, etc.).
• Cánula de Guedel.
PROCEDIMIENTO
• Si el estado del paciente lo permite, explicarle la
técnica, su utilidad y repercusiones posteriores (imposibilidad de hablar,
etc.).
• Preparación del material.
- Comprobar que el mango y la pala del laringoscopio encajan
y que la luz funciona correctamente.
- Comprobar el tubo a insertar. Para ello, insuflaremos aire
con una jeringa, en la válvula unidireccional del neumotaponamiento hasta que
éste se infle por completo.
- Comprobaremos la simetría del balón y la ausencia de
fugas.
- Posteriormente, desinflar el neumotaponamiento, teniendo la precaución de
hacerlo completamente.
- Comprobar que el sistema de aspiración funciona
correctamente.
- Comprobar la bolsa de resucitación manual, la presión de inflado
de la mascarilla y la fuente de oxígeno.
- Preparar la medicación, según criterio médico.
Preparación del paciente:
- Colocar al paciente en decúbito supino, con la cabeza en
hiperextensión.
En caso de sospecha o evidencia de fractura de columna cervical,
la posición de la cabeza debe ser neutra, evitando la flexoextensión del
cuello.
En la intubación nasotraqueal el paciente debe colocarse en
posición de Fowler.
- Si el paciente es portador de sonda gástrica, se
suspenderá la nutrición enteral, y se procederá a la aspiración del contenido
gástrico.
- Revisar la cavidad bucal y extraer prótesis dentales.
Realización de la técnica:
- Nebulizar con anestésico las mucosas oral o nasal, según
la vía de acceso.
- Administrar la medicación prescrita por el médico que
realiza la técnica.
- Lubricar el extremo distal del tubo con spray de silicona.
- Aspirar secreciones en bucofaringe para facilitar la
visibilidad, antes de que el médico introduzca el laringoscopio.
- Ayudar al médico en la técnica de intubación.
En la intubación, se utiliza la maniobra de Sellick, que consiste en aplicar una ligera
presión sobre el cartílago cricoides.
- Una vez insertado el tubo, inflar el neumotaponamiento con
aproximadamente 8 cc de aire.
- Ventilar al paciente con la bolsa de resucitación manual,
mientras que el médico comprueba la correcta colocación del tubo mediante
auscultación de ambos campos pulmonares.
- Conectar el ventilador al paciente.
- Marcar el tubo con esparadrapo de tela en la señal
numérica que quede a nivel de los dientes superiores.
- Fijar el tubo con cinta de algodón alrededor del cuello
del paciente.
- Realizar una aspiración de secreciones del tubo
endotraqueal para comprobar su permeabilidad.
- Comprobar la presión del neumotaponamiento con el
manómetro.
- Realizar radiografía de tórax para comprobar la situación
del tubo.
- Durante todo el proceso, se deberá vigilar las constantes
vitales del paciente.
- Registrar la técnica, el número de tubo utilizado, la
marca del tubo a nivel dental, presión del neumotaponamiento y medicación
administrada durante la técnica.
Aquí os dejo un enlace donde se explica detalladamente los pasos a seguir en una intubación:
http://www.youtube.com/watch?v=VbXjhLrr7Zo&feature=related
http://www.youtube.com/watch?v=VbXjhLrr7Zo&feature=related
COMPLICACIONES
• Por la dificultad de la intubación: traumatismos locales,
hemorragias, arrancamiento de piezas dentales, broncoaspiración.
• Derivadas del estímulo nervioso: taquicardia, bradicardia,
espasmo de glotis, hipertensión, broncoespasmo, arritmias, hipotensión, tos,
vómitos.
• Obstrucción por secreciones en la luz del tubo, herniación
del manguito o acodamiento.
• Introducción del tubo en un bronquio principal.
• Introducción en esófago.
• Salida del tubo hacia el exterior.
• Por hiperpresión del manguito: necrosis, estenosis,
dilatación o fístula traqueal.
Aunque es imprescindible conocer los pasos a seguir en la
técnica de la intubación, en nuestro caso como futuras enfermeras, creo que nos
sería aun de mayor ayuda e importancia, conocer las actuaciones que debe de
llevar a cabo la enfermera en todo este proceso:
MEDICACIÓN UTILIZADA EN LA INTUBACIÓN
Lo primero que tenemos que tener claro que en toda
intubación debemos seguir un orden en la administración de la medicación:
Primero se debe de administrar la analgesia, seguida de la sedación
y por último, si se precisa, la relajación muscular.
FENTANEST (Analgesia)
Es un agonista opiáceo, produce analgesia y sedación por
interacción con el receptor opioide µ, principalmente en SNC.
Analgésico de corta duración en períodos anestésicos
(premedicación) y en el postoperatorio inmediato. Junto a un neuroléptico, como
premedicación para inducción de la anestesia y como coadyuvante en el
mantenimiento de anestesia general y regional.
Contraindicaciones: Dolor agudo postoperatorio.
Advertencias y precauciones: Asma, EPOC, adenoma de
próstata, hipotiroidismo, I.H, I.R, Niños. Ancianos. Puede producir depresión
respiratoria, bradicardia, dependencia física y psíquica y tolerancia. Aumenta
presión del líquido cefalorraquídeo.
Interacciones:
- Riesgo de depresión respiratoria con: otros narcóticos o
depresores.
- Riesgo de hipotensión con: droperidol, epinefrina,
amiodarona.
- Efecto potenciado por: IMAO.
- Riesgo de depresión cardiovascular con: óxido nitroso.
MIDAZOLAM ( Sedación)
Presenta propiedades sedantes, hipnóticas,
ansiolíticas y amnésicas. Buena tolerancia hemodinámica
Mecanismo de acción: potencia efecto inhibitorio de
ácido GABA y disminuye la capacidad de
las neuronas para iniciar el potencial de acción.
Acúmulo en pacientes con grandes volúmenes de
distribución: ancianos, fracaso renal, hepático, obesos, insuficiencia
cardiaca.
Advertencias y precauciones: Niños, ancianos, insuficiencia respiratoria
crónica, I.H., I.R., alteración de la función cardiaca, miastenia gravis.
Riesgo de inducir amnesia anterógrada, reacciones psiquiátricas y paradójicas
(más frecuentes en niños y ancianos). Después de un uso continuado hay riesgo
de tolerancia, dependencia (física y psíquica). La interrupción brusca tras un
uso continuado provoca síndrome de abstinencia. No usar en ansiedad asociada a
depresión ni como tratamiento primario de enfermedad psicótica. Precaución en
pacientes sensibles pueden aparecer reacciones de hipersensibilidad. Reevaluar
la situación clínica del paciente a intervalos regulares (ver Posología). Por
vía parenteral utilización exclusiva en hospital con equipos de reanimación
adecuados. Precaución extrema en recién nacidos y lactantes prematuros, riesgo
de apnea. Evitar administración IV rápida en pacientes pediátricos con inestabilidad
cardiovascular.
Contraindicaciones: Hipersensibilidad a benzodiazepinas, miastenia gravis, insuficiencia
respiratoria severa, síndrome de apnea
del sueño, niños (oral), I.H. severa, para sedación consciente de pacientes con
insuficiencia respiratoria grave o depresión respiratoria aguda.
ROCURONIO (Relajante muscular)
Es un coadyuvante de la anestesia general para facilitar la
intubación traqueal y en la inducción de secuencia rápida, así como conseguir
la relajación de la musculatura esquelética en cirugía.
Mecanismo de acción: Compite por los receptores colinérgicos
nicotínicos de la placa motora terminal.
Duración de acción intermedia y rápido inicio de acción.
Advertencias y precauciones: Administrar en dosis ajustadas
bajo supervisión médica. Advertencias y precauciones en enfermedades hepáticas
y/o del tracto biliar y/o I.H., enfermedad cardiovascular, ancianos, estado
edematoso, enfermedad neuromuscular o después de poliomielitis, miastenia
gravis o síndrome miasténico (pequeñas dosis pueden presentar efectos intensos,
dosificar de acuerdo a la respuesta), quemados (desarrollan resistencias),
operaciones bajo condiciones hipotérmicas (aumenta el efecto y la duración se
prolonga). Corregir trastornos electrolíticos graves, alteraciones del pH
sanguíneo o la deshidratación ya que aumentan el efecto. Es necesaria
ventilación mecánica hasta que se restaure la respiración espontánea adecuada.
Prever las dificultades de la intubación, en particular cuando se utiliza en la
inducción de secuencia rápida. Riesgo de reacciones anafilácticas, tomar
precauciones. Dosis > 0,9 mg/kg incrementan la frecuencia cardiaca
contrarrestando la bradicardia producida por otros anestésicos o por
estimulación vagal. En UCI monitorizar transmisión neuromuscular para prevenir
prolongación del bloqueo o sobredosificación, además deben recibir una
analgesia y sedación adecuadas.
Contraindicaciones: hipersensibilidad al rocuronio o al ión bromuro.
Contraindicaciones: hipersensibilidad al rocuronio o al ión bromuro.
Con esta entrada he podido ampliar mis conocimientos, sobre los tipos de intubación que hay y, para mi importantísimo, las complicaciones que pueden darse durante y después de una intubación.
Bibliografía:
- E. Ballester, S Valls. Tema 11: Intubación en una UCI. En Torres A, Ortiz I. Cuidados Intensivos respiratorios para Enfermería. . URL disponible en: http://books.google.es/books?id=e033m2_cqDwC&pg=PA140&lpg=PA140&dq=tecnica+de+intubacion+en+UCI&source=bl&ots=NVa1dlHdBC&sig=CABIj4kJsOHpuw76VJlkK_6PT7o&hl=es&sa=X&ei=wqqqUL_OOZDs0gXD7oGQDg&ved=0CFIQ6AEwCA#v=onepage&q=tecnica%20de%20intubacion%20en%20UCI&f=false
- Bejarano Montañez J, Gonzalez Ruiz S. Actuacion enfermera en la intubacion orotraqueal. Cuidados y complicaciones del paciente intubado. Metas de Enferm oct 2007. 9-14. URL disponible en: http://www.enfermeria21.com/component/encuentra/?q=Anestesia&task=showContent_v22&q2=&search_type=1&pagina=38&id_pub_cont=3&id_articulo=9903&start=370
- Vademecum. URL disponible en: www.vademecum.es
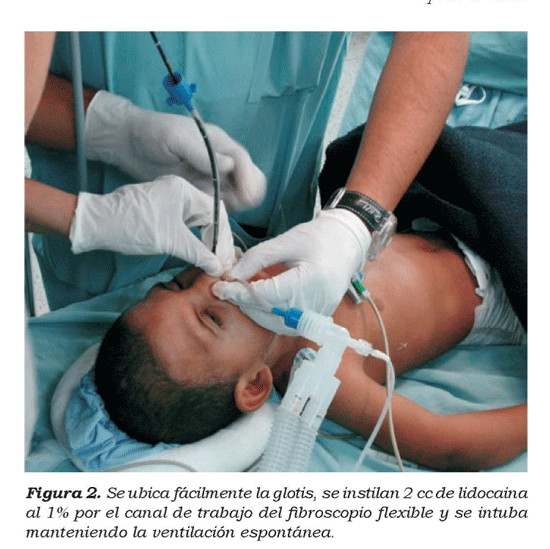
De las dos ubicaciones posibles del tubo endotraqueal, nasotraqueal u orotraqueal, ¿Cual es a tu juicio la mas cómoda para los pacientes? Justifica tu respuesta.
ResponderEliminarUn saludo.